記者蕭麗鳳/彰化報導
南投一位四十多歲的林先生,長年與重症肌無力共處,近期因反覆出現尿急、漏尿與排尿不乾淨的困擾影響日常生活與睡眠,至彰基醫學中心泌尿外科求診,發現是與重症肌無力相關的膀胱功能異常。泌尿外科醫師依重症肌無力疾病特性審慎選藥,短期內顯著改善泌尿症狀又避免影響呼吸肌運作,助林先生擺脫如廁困擾!
收治林先生的泌尿外科方楚文醫師表示,林先生長期就醫治療重症肌無力,但近期反覆尿急、漏尿與排尿不乾淨甚至發燒畏寒,經檢查後發現林先生殘尿量逾 200 c.c.,已合併急性泌尿道感染。
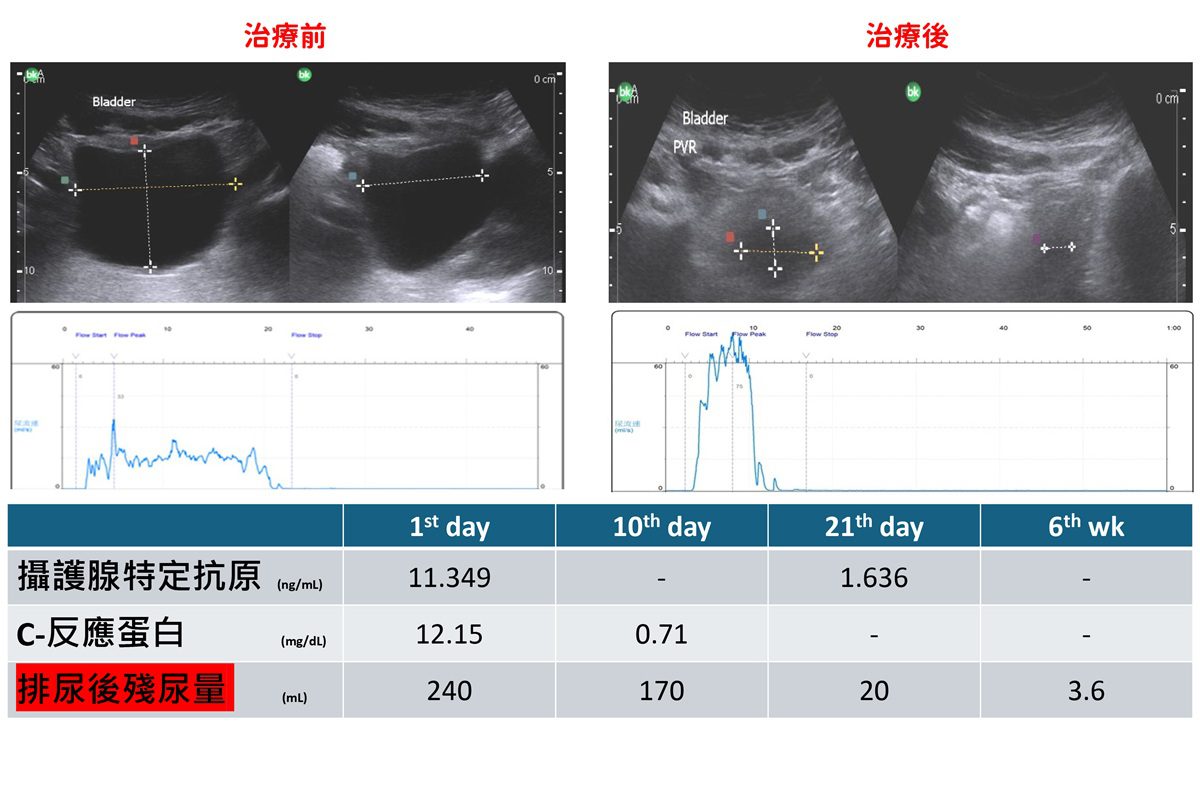 ▲治療後林先生殘尿降至20c.c.以下,排尿順暢、症狀改善,六週追蹤穩定,顯示治療策略安全有效。(圖/彰基提供)
▲治療後林先生殘尿降至20c.c.以下,排尿順暢、症狀改善,六週追蹤穩定,顯示治療策略安全有效。(圖/彰基提供)
方楚文醫師指出:「這不是單純的泌尿問題,而是與重症肌無力造成的膀胱功能異常有關。」重症肌無力是一種自體免疫疾病,導致神經傳導至肌肉的訊號減弱,造成骨骼肌無力。林先生的排尿問題屬於「神經性膀胱(neurogenic bladder)」的一種。與常見因脊髓損傷、中風造成的中樞型神經性膀胱(central type)不同,重症肌無力的病理在神經肌肉接點(neuromuscular junction),是乙醯膽鹼受體被抗體攻擊,導致神經訊號無法有效傳遞膀胱逼尿肌(detrusor muscle)和部分控制排尿的骨骼肌群。患者的膀胱逼尿肌受影響,形成「前強後弱」型膀胱收縮異常:前段排尿出現逼尿過強導致尿急、漏尿,後段排尿則因逼尿肌疲乏無力造成排尿困難與殘尿,嚴重時可引發感染或腎臟損傷。因此,這種狀況在功能上與「神經性膀胱」相似,但其機轉是屬於周邊型、且波及神經肌肉介面,是較少被關注的一群。
 ▲方醫師提醒,中風、巴金森等神經疾病常見排尿障礙,應多科協同診治。(圖/彰基提供)
▲方醫師提醒,中風、巴金森等神經疾病常見排尿障礙,應多科協同診治。(圖/彰基提供)
林先生的膀胱呈現一種「前強後弱」的排尿動力異常現象,方醫師解釋,這在林先生的排尿歷程中表現得相當明顯:前段排尿,因重症肌無力相關藥物的影響,加上神經肌肉接點傳導不穩,導致膀胱逼尿肌收縮過強,但骨盆底肌群未能有效協調放鬆,產生排尿分岔、尿急、頻尿甚至漏尿等困擾。膀胱內壓因此急遽上升,進一步導致尿液逆流至腎臟,誘發腰痛、急性腎臟炎與發燒畏寒。 後段排尿,隨著逼尿肌逐漸因神經訊號傳導不足而出現肌肉疲乏與無力,排尿困難更加嚴重,殘尿量明顯增加,形成惡性循環,增加急性攝護腺炎和全身感染的風險。
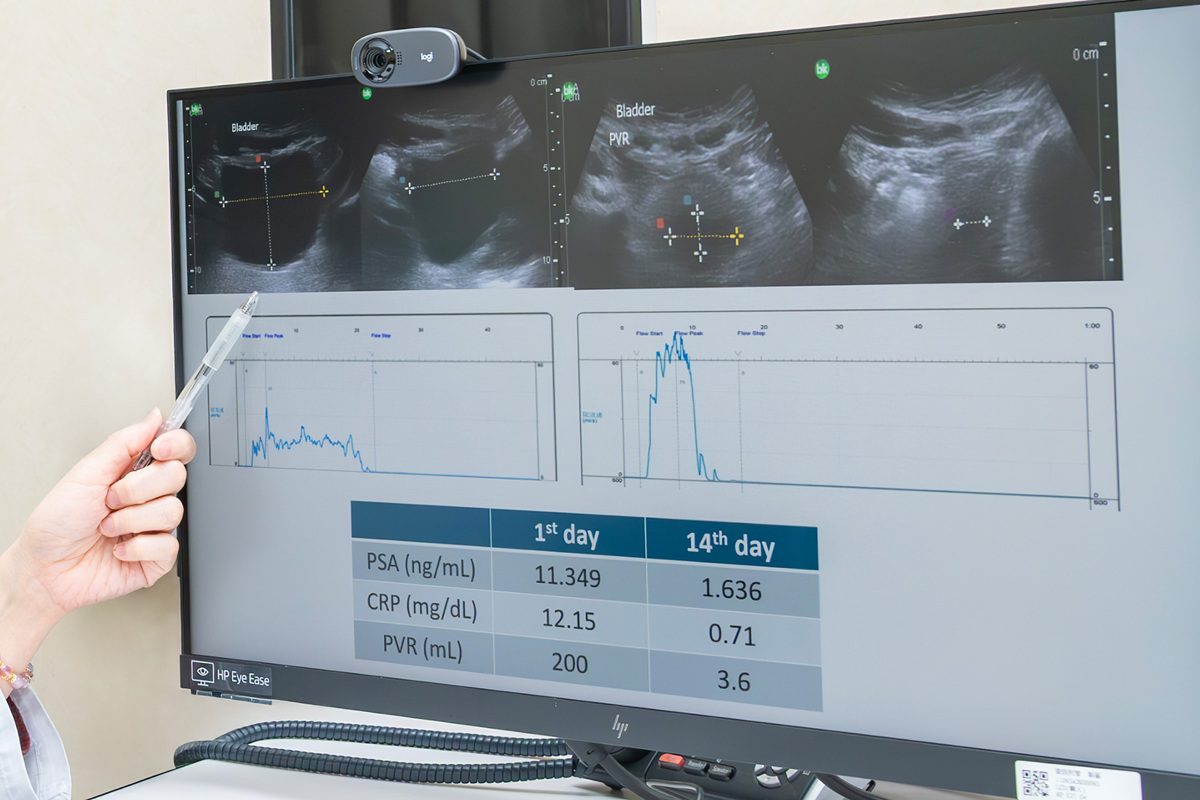 ▲林先生因重症肌無力及用藥影響,出現前強後弱排尿異常並併發感染,應密切追蹤治療。(圖/彰基提供)
▲林先生因重症肌無力及用藥影響,出現前強後弱排尿異常並併發感染,應密切追蹤治療。(圖/彰基提供)
更重要的是,常見治療排尿障礙的藥物和抗生素,在重症肌無力患者中可能進一步干擾神經肌肉傳導,引發更嚴重的肌肉無力反應,甚至導致呼吸肌無力、無法換氣,需插管搶救;因此在治療上需審慎評估,選用對神經肌肉影響最小的藥物。
治療上分階段處理,兼顧感染與排尿功能協調。林先生在住院的前10天內以適當抗生素治療,控制感染與穩定發炎指數,殘尿量也從超過200 c.c. 降至約200 c.c. 以下。此後醫療團隊進一步安排尿動力學檢查。經個別化藥物調整,殘尿量改善至20 c.c. 以下,症狀明顯減輕、排尿順暢,生活品質大幅提升。六週後回診追蹤也顯示狀況穩定,未再惡化,顯示治療策略安全有效。
林先生回憶治療前,「剛尿完不到半小時又急得不行,甚至漏在褲子上,白天沒辦法專心上班,晚上也被尿意吵醒好幾次」,心情非常無奈,還以為是尿道結石或攝護腺肥大,直到發燒畏寒才警覺事態嚴重。所幸經過治療並搭配密切監測後,症狀穩定改善,林先生也感謝地說:「沒想到這些尿的問題,竟然和原來的病有關,還好有仔細處理,真的謝謝醫師的幫忙!」
方楚文醫師提醒,排尿問題在神經肌肉疾病患者中並不少見,卻常被忽視。對這類病人開立藥物時,不能照本宣科,而應與泌尿科或神經內科醫師共同評估與協調治療策略,才能真正提升病人生活品質,並避免潛在併發症。